Relato de caso
Evolução funcional 18 meses após rizotomia dorsal seletiva em uma criança com paralisia cerebral bilateral da Zona da Mata: relato de caso / Functional evolution 18 months after selective dorsal rhizotomy in a child with bilateral cerebral palsy from Zona da Mata: case report
Isabela de Pádua Ruiz1 (https://orcid.org/0009-0007-8553-3509)
Vanessa Aparecida Dias Chaves2 (https://orcid.org/0009-0007-2597-8709)
Leonardo Raphael Santos Rodrigues3 (https://orcid.org/0000-0002-6640-680X)
Júlia de Souza Castilho Silvério4 (https://orcid.org/0000-0002-9923-8857)
Rayla Amaral Lemos5 (https://orcid.org/0000-0003-3090-1806)
Paula Silva de Carvalho Chagas6 (https://orcid.org/0000-0002-4312-0403)
1,2,4,5Universidade Federal de Juiz de Fora (Juiz de Fora). Minas Gerais, Brasil.
3Universidade Estadual do Piauí (Teresina). Piauí, Brasil.
6Contato para correspondência. Universidade Federal de Juiz de Fora (Juiz de Fora). Minas Gerais, Brasil. [email protected]
RESUMO | INTRODUÇÃO: A Rizotomia Dorsal Seletiva (RDS) é uma intervenção neurocirúrgica utilizada para a redução da espasticidade em crianças com paralisia cerebral (PC). Apesar dos avanços, a RDS ainda é pouco difundida, e a escassez de relatos limita a compreensão de seus impactos funcionais. OBJETIVO: Descrever as mudanças funcionais de uma criança PC bilateral espástica, do tipo diplégica, após RDS associada à fisioterapia. MATERIAIS E MÉTODOS: Relato de caso com acompanhamento longitudinal por 18 meses de uma criança do sexo masculino, de 3 anos e 8 meses, classificada pelo Sistema de Classificação da Função Motora Grossa (GMFCS) como nível III, submetida à RDS e à reabilitação intensiva no pós-operatório. A espasticidade foi avaliada pela Escala de Ashworth Modificada, e a funcionalidade pela Medida da Função Motora Grossa (GMFM-66), no pré-operatório e a cada três meses após a cirurgia. Os escores do GMFM-66 foram analisados por meio do software GMAE-3, que permitiu a estimativa da Evolução Natural Esperada (ENE) como parâmetro para interpretar os ganhos ao longo do tempo. RESULTADOS: Após a cirurgia, observou-se redução da espasticidade nos membros inferiores. Em todas as avaliações pós-operatórias, as variações nos escores do GMFM-66 foram superiores à ENE, com aumento significativo aos três meses (p < 0,05), período marcado pela aquisição de habilidades motoras previamente limitadas pela espasticidade. CONCLUSÃO: A RDS, combinada com fisioterapia e envolvimento familiar, evidenciou redução da espasticidade, aumento significativo da funcionalidade e da capacidade motora. A participação ativa da criança e o envolvimento dos pais foram fatores chave para o sucesso do tratamento.
PALAVRAS-CHAVE: Rizotomia. Paralisia Cerebral. Funcionalidade. Crianças com Deficiência. Habilidades Motoras. Fisioterapia.
ABSTRACT | INTRODUCTION: Selective Dorsal Rhizotomy (SDR) is a neurosurgical intervention used to reduce spasticity in children with cerebral palsy (CP). Despite advances, SDR is still not widely disseminated, and the scarcity of reports limits the understanding of its functional impacts. OBJECTIVE: To describe the functional changes in a spastic bilateral, type diplegic, CP child after SDR combined with physiotherapy. MATERIALS AND METHODS: Case report with longitudinal follow-up for 18 months of a 3-year-8-month-old male child, classified by the Gross Motor Function Classification System (GMFCS) as level III, who underwent SDR and intensive postoperative rehabilitation. Spasticity was assessed using the Modified Ashworth Scale, and functioning using the Gross Motor Function Measure (GMFM-66), preoperatively and every three months after surgery. GMFM-66 scores were analyzed using GMAE-3 software, which allowed for the estimation of Expected Natural Evolution (ENE) as a parameter to interpret gains over time. RESULTS: After surgery, a reduction in spasticity in the lower limbs was observed. In all postoperative assessments, variations in GMFM-66 scores were greater than the ENE, with a significant increase at three months (p<0.05), a period marked by the acquisition of motor skills previously limited by spasticity. CONCLUSION: RDS combined with physiotherapy and family involvement showed a reduction in spasticity and a significant increase in functioning and motor capacity. The child's active participation and parental involvement were key factors for the success of the treatment.
KEYWORDS: Rhizotomy. Cerebral Palsy. Functioning, Children with Disability. Motor Skills. Physical Therapy Modalities.
Como citar este artigo: Ruiz IP, Chaves VAD, Rodrigues LRS, Silvério JSC, Lemos RA, Chagas PSC. Evolução funcional 18 meses após rizotomia dorsal seletiva em uma criança com paralisia cerebral bilateral da Zona da Mata: relato de caso. Rev Pesqui Fisioter. 2026;16:e6494. https://doi.org/10.17267/2238-2704rpf.2026.e6494
Submetido 10 out. 2025, Aceito 6 mar. 2026, Publicado 24 abr. 2025
Rev. Pesqui. Fisioter., Salvador, 2026;16:e6494
https://doi.org/10.17267/2238-2704rpf.2026.e6494
ISSN: 2238-2704
Editora responsável: Juliana Goulardins
1. Introdução
A paralisia cerebral (PC) é a principal causa de deficiência física na infância, com prevalência estimada entre 2 e 3 casos a cada 1.000 nascidos vivos, representando um importante problema de saúde pública1,2. Trata-se de uma condição não progressiva, caracterizada por distúrbios do movimento e da postura, com manifestações clínicas heterogêneas que podem impactar de forma significativa a funcionalidade, a participação e a qualidade de vida das crianças e de suas famílias ao longo da vida3. A diversidade do quadro clínico impõe desafios multifatoriais tanto para o cuidado familiar quanto para a atuação dos profissionais de saúde1.
Diante das diferentes manifestações motoras da PC, a espasticidade é uma das mais frequentes e constitui um importante fator limitante da função4. Seu manejo é complexo e envolve diferentes abordagens terapêuticas, que incluem tratamentos medicamentosos, procedimentos injetáveis e intervenções mais invasivas, como a bomba intratecal de baclofeno2. Embora essas estratégias possam trazer benefícios, muitas apresentam soluções transitórias ou estão associadas a efeitos adversos relevantes, o que reforça a necessidade de alternativas terapêuticas eficazes e sustentáveis4.
Nesse contexto, a Rizotomia Dorsal Seletiva (RDS) destaca-se como uma alternativa cirúrgica eficaz para a redução permanente da espasticidade5. Trata-se de um procedimento neurocirúrgico irreversível que consiste na secção seletiva das raízes dorsais sensitivas da medula espinhal, com o objetivo de interromper impulsos aferentes patológicos responsáveis pelo aumento do tônus muscular2. Ao longo dos anos, a técnica foi aprimorada e passou a ser amplamente empregada no manejo da PC espástica, especialmente em crianças com diplegia espástica e classificadas nos níveis I a III do Sistema de Classificação da Função Motora Grossa (GMFCS), grupo no qual têm sido descritos ganhos relevantes na marcha e na mobilidade5.
Evidências científicas indicam que os benefícios da RDS vão além da redução do tônus muscular, incluindo melhora do desempenho motor, diminuição de deformidades musculoesqueléticas, alívio da dor e facilitação do cuidado cotidiano prestado pela família4,6. Contudo, tais benefícios estão associados a um processo de reabilitação estruturado e contínuo, no qual a fisioterapia desempenha papel crucial, principalmente no pós-operatório7.
Apesar dos avanços descritos na literatura, a RDS ainda é pouco disseminada no Brasil7. Considerando que a PC é a causa mais comum de deficiência física na infância e que a espasticidade representa uma limitação funcional relevante nessa população, a escassez de relatos nacionais com acompanhamento longitudinal dificulta a compreensão dos impactos funcionais da RDS quando associada a programas de reabilitação fisioterapêutica, bem como a análise de fatores contextuais que influenciam esses desfechos7. Nesse sentido, relatos de caso assumem relevância ao permitir uma análise aprofundada da evolução funcional individual, contribuindo para a prática clínica e para a discussão sobre a ampliação do acesso a essa intervenção no contexto brasileiro.
Assim, o objetivo deste relato foi descrever as mudanças na função motora grossa e na mobilidade de uma criança com paralisia cerebral bilateral espástica, do tipo diplégica, da Zona da Mata Mineira, antes e após a realização da rizotomia dorsal seletiva, ao longo de 18 meses de acompanhamento, considerando os aspectos funcionais, o processo de reabilitação fisioterapêutica e os fatores contextuais associados ao caso.
2. Relato de Caso
2.1 Tipo de estudo e aspectos éticos
Estudo observacional e retrospectivo, aprovado pelo Comitê de Ética em Pesquisa do Hospital Universitário de Juiz de Fora (CAAE: 09581119.1.0000.5133). O Termo de Consentimento e de Assentimento Livre e Esclarecido e a autorização para o uso de imagens foram assinados pela mãe.
2.2 Participante
O participante é uma criança do sexo masculino, colaborativa, comunicativa e alegre, atualmente com 5 anos de idade, com diagnóstico de paralisia cerebral bilateral do tipo diplégica espástica, classificada como nível III no Sistema de Classificação da Função Motora Grossa (GMFCS). No pré-operatório, apresentava espasticidade bilateral avaliada pela Escala de Ashworth Modificada, com pontuação 1 para extensores e flexores de joelho, flexores plantares, flexores dos dedos e flexores do quadril, e pontuação 3 para abdutores do quadril. Reside com seus pais em uma casa própria, ampla e adaptada com corrimãos, o que favorece sua locomoção. A criança frequenta creche-escola local, e conta com apoio diário de uma professora e uma auxiliar para facilitar sua locomoção, participação nas atividades e interação com os colegas.
2.3 Intervenções
O participante do estudo, aos 3 anos e 8 meses, foi submetido a Rizotomia Dorsal Seletiva Lombar no cone medular, com monitorização multimodal conduzida por um médico neurofisiologista e um fisioterapeuta neurofuncional. De forma simultânea, foi realizada uma correção ortopédica com alongamento bilateral do tríceps sural. Os objetivos principais foram redução da espasticidade, alinhamento biomecânico dos pés, melhora da qualidade da marcha e diminuição das limitações funcionais advindas da hipertonia.
A cirurgia foi realizada em um hospital de rede privada em Teresina, Piauí, em março de 2023. Esse cenário só foi possível através da dedicação da família, que organizou uma campanha de arrecadação financeira para custear os gastos com o procedimento.
O protocolo pós-operatório imediato, sete dias após a cirurgia, foi iniciado ainda em Teresina, no Instituto Rizo, com fisioterapia intensiva e incluiu quarenta atendimentos que eram realizados diariamente. Nas primeiras quatro semanas, o paciente permaneceu com gesso curto e restrição da descarga de peso nos membros inferiores. Após a retirada do gesso, a descarga de peso foi introduzida de forma gradual durante as duas semanas seguintes.
Em maio de 2023, a criança iniciou o acompanhamento no setor de Fisioterapia do Hospital Universitário de Juiz de Fora (HU-UFJF), onde se seguem os princípios de avaliação e abordagem terapêutica centrados no modelo biopsicossocial da Classificação Internacional de Funcionalidade, Incapacidade e Saúde (CIF). Os atendimentos ambulatoriais ocorreram três vezes por semana, e alcançaram uma taxa de assiduidade de 90%, segundo registro do prontuário do hospital. Além disso, recebeu atendimento domiciliar e na creche de sua cidade, duas e uma vez por semana, respectivamente. O ambiente domiciliar contava com recursos utilizados para o treino como barras paralelas, esteira e bola suíça. A dedicação da família é evidenciada pelo envolvimento ativo dos pais durante as terapias, pela participação nas decisões clínicas e pela adesão aos treinos e orientações terapêuticas realizadas no ambiente domiciliar.
Na figura 1, o participante é descrito no início do tratamento, com base no modelo biopsicossocial da CIF.
Figura 1. Quadro da Classificação Internacional de Funcionalidade, Incapacidade e Saúde (CIF) do participante
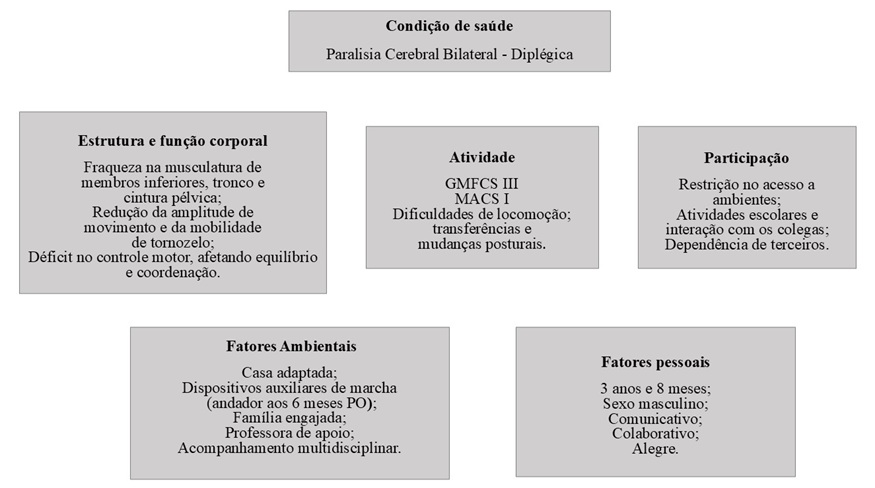
Segundo o registro do prontuário eletrônico do hospital (sistema AGHU), a avaliação fisioterapêutica realizada após a cirurgia indicou: déficit de dorsiflexão do tornozelo, fraqueza nos membros inferiores, tronco e cintura pélvica, o que comprometia o equilíbrio e a coordenação motora ao tentar ficar em pé e realizar a marcha. Tais disfunções limitavam sua independência nas atividades diárias, como ficar de pé, andar com apoio e realizar transferências, fazendo com que permanecesse sentado a maior parte do tempo. Na escola, enfrentou dificuldades para interagir e participar das atividades, sendo dependente de cadeira de rodas para locomoção. A ajuda da professora foi essencial para o deslocamento entre os ambientes. A situação melhorou após ganho de força em membros inferiores possibilitando a aquisição de um andador posterior para marcha, seis meses após a cirurgia.
O plano de tratamento foi baseado no alcance de metas, e focado no treino de tarefas relevantes para cada etapa, sempre com a participação ativa da criança. Em intervalos de aproximadamente três meses, os objetivos e as adaptações eram ajustados conforme as novas demandas do paciente. O plano terapêutico passou a incorporar, de forma gradual, o fortalecimento dos membros inferiores e do tronco, a aquisição do equilíbrio na postura ortostática, o treino de marcha com apoio e as transferências funcionais, de maneira progressiva e sequencial. O acompanhamento teve duração de 18 meses com intervalos de aproximadamente três meses entre as avaliações.
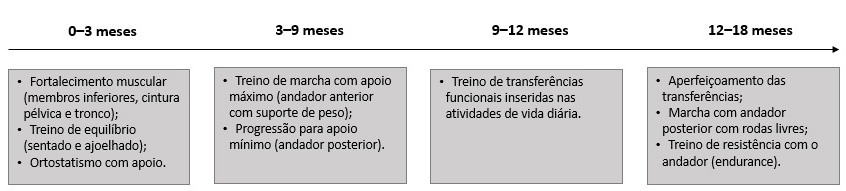
No primeiro trimestre, as condutas realizadas foram direcionadas para o fortalecimento de membros inferiores, da musculatura da cintura pélvica, extensores da coluna, abdominais; o aumento do equilíbrio sentado e ajoelhado, e na postura ortostática com apoio. Entre três e seis meses, teve início o treino de marcha, começando com apoio máximo (andador anterior adaptado com suporte de peso) reduzindo progressivamente até alcançar o apoio mínimo (andador posterior). Entre nove e doze meses, foi iniciado o treino de transferências funcionais inseridas em suas atividades de vida diária. Por fim, os últimos seis meses foram direcionados para o aperfeiçoamento das transferências, da marcha independente utilizando o andador posterior com as rodas livres e de ganho de resistência física (endurance), aumentando progressivamente o tempo diário andando com andador. As intervenções fisioterapêuticas realizadas ao longo desse período estão sintetizadas de forma cronológica na figura 2.
Figura 2. Quadro cronológico do plano terapêutico no período pós-operatório
2.4 Medidas de desfecho
O desfecho principal do estudo foi avaliar as mudanças nas habilidades motoras ao longo do acompanhamento pós-operatório. Para acompanhar a evolução da intervenção cirúrgica e da reabilitação fisioterapêutica, o participante foi avaliado no pré-operatório e reavaliado a cada três meses por meio da Medida da Função Motora Grossa (GMFM-66), instrumento que descreve de forma quantitativa o desempenho motor de crianças com PC8.
A Escala de Ashworth modificada foi utilizada para quantificar as alterações no grau de espasticidade antes e depois da cirurgia9.
A Evolução Natural Esperada (ENE) foi utilizada para estimar a mudança prevista nos escores do GMFM-66 em cada avaliação, permitindo analisar se as pontuações do participante ultrapassaram aquelas esperadas para o desenvolvimento motor natural, e assim, contribuir para a interpretação do impacto da intervenção cirúrgica associada à reabilitação fisioterapêutica10.
2.5 Análise de dados
Foi realizada uma análise descritiva do caso, relatando as etapas do tratamento e a evolução funcional em percentuais do GMFM-66, que foi aplicado antes e aos 3, 6, 9, 12 e 18 meses depois da intervenção cirúrgica. Os dados deste estudo, incluindo avaliações e plano de tratamento, foram retirados dos prontuários eletrônicos do hospital, no período pré-operatório até 18 meses de pós-operatório.
Os escores totais do GMFM-66 foram analisados por meio do software GMAE-3, que também possibilitou o cálculo da ENE a partir da idade do participante, o resultado obtido no GMFM, a diferença entre os meses e as mudanças alcançadas em cada avaliação10.
A análise estatística considerou as diferenças entre os meses de intervenção significativas quando a variação do escore total no GMFM-66 excedeu o limite superior do intervalo de confiança de 95% (p < 0,05) em relação a avaliação anterior10.
3. Resultados
A tabela 1 retrata a pontuação do teste GMFM-66, as mudanças percentuais, o intervalo de confiança de 95% e a variação dos pontos obtidos em cada avaliação em relação ao pré-operatório. Além disso, mostra a mudança esperada em pontos com a ENE e a variação real observada no GMFM-ER10. Os valores do escore de mudança (escore change) foram significativamente superiores à mudança esperada em pontos da evolução natural (p < 0,05).
Tabela 1. Pontuação do teste GMFM-66 e mudanças percentuais
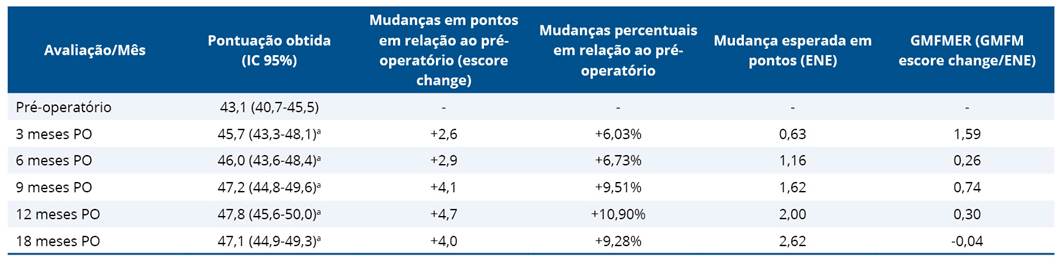
aAumento significativo do valor obtido no teste em relação ao pré-operatório; ENE: Evolução Natural Esperada (Expected Natural Evolution); GMFM escore change: mudanças em pontos em relação ao pré-operatório; GMFMER: relação entre a mudança de pontos observada e a evolução natural esperada; IC: Intervalo de Confiança; PO: pós-operatório.
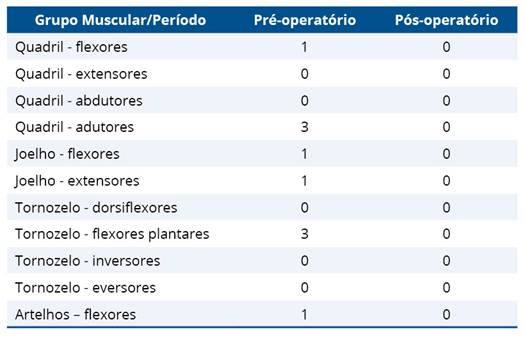
A tabela 2 apresenta a pontuação da Escala de Ashworth Modificada nos períodos pré e pós-operatório.
Tabela 2. Pontuação da Escala de Ashworth Modificada no pré e pós-operatório
4. Implicações
Este relato de caso demonstrou melhora progressiva da funcionalidade de uma criança com PC diplégica submetida à RDS, associada a um programa estruturado de reabilitação fisioterapêutica ao longo de 18 meses pós-operatórios. Os principais achados incluem a redução da espasticidade após a RDS, ganhos funcionais superiores à evolução natural esperada e aquisição da marcha e de transferências funcionais, mensurada por um instrumento padronizado para medir função motora grossa em crianças com PC, além de evidenciar o papel integrado da intervenção cirúrgica e da fisioterapia no processo de reabilitação.
A redução da espasticidade esteve associada à melhora da função motora, uma vez que, a partir da intervenção cirúrgica, todas as variações nos escores em relação ao período pré-operatório foram superiores às mudanças previstas pela evolução natural esperada. Esses resultados corroboram com evidências de que crianças classificadas como GMFCS nível III submetidas à RDS tendem a apresentar ganhos superiores àqueles observados na evolução natural da PC, na qual é comum a ocorrência de um platô funcional precoce seguido de declínio progressivo11. Dessa forma, este relato reforça a relevância clínica da RDS como estratégia capaz de modificar o curso funcional esperado nessa população.
Em relação à trajetória temporal das avaliações, observaram-se ganhos até os 12 meses, com maior escore nos primeiros 3 meses, período no qual o participante adquiriu habilidades, como controle de tronco sentado e postura ajoelhada, anteriormente limitadas pela espasticidade dos membros inferiores. Após esse período, os escores apresentaram discreta oscilação. A literatura descreve que a maior parte dos ganhos funcionais após a RDS tende a ocorrer até os 12 meses pós-operatórios, seguida por um período de estabilização da função motora, em consonância com as curvas prognósticas da evolução da PC11. Esse padrão foi igualmente observado no presente caso, ao se comparar as avaliações realizadas aos 12 e 18 meses de seguimento.
O sucesso observado neste caso pode ser compreendido à luz de um conjunto de fatores favoráveis. A idade da criança, associada à sua classificação funcional, indicava um período de maior potencial para ganhos motores, conforme descrito na literatura para crianças com diplegia espástica submetidas à RDS entre 3 e 8 anos de idade12. Além disso, a correção ortopédica foi realizada em uma fase considerada ideal para pacientes classificados como GMFCS III, contribuindo para melhorar o alinhamento postural e para a eficiência da marcha13. A associação desses fatores, aliada a um planejamento estruturado de reabilitação fisioterapêutica, contribuiu para explicar os ganhos funcionais observados.
Além dos aspectos cirúrgicos, fatores contextuais parecem ter exercido influência positiva nos desfechos observados. Destacam-se o envolvimento ativo da família na definição de um plano terapêutico com metas realistas, adaptações realizadas no ambiente domiciliar para facilitar o cotidiano e a independência da criança, bem como a promoção de sua participação em diferentes ambientes sociais — elementos reconhecidos como facilitadores da funcionalidade e da qualidade de vida em crianças com paralisia cerebral, segundo o modelo da CIF14.
Do ponto de vista clínico, este relato reforça a importância da integração entre a RDS e o acompanhamento fisioterapêutico, antes, durante e depois do procedimento cirúrgico. Para fisioterapeutas e familiares, os achados destacam a importância de planejamento terapêutico individualizado, com monitoramento longitudinal e adaptação das intervenções a partir das necessidades da criança, com foco na funcionalidade, contexto e na participação7.
Por tratar-se de um relato de caso, a generalização dos achados é limitada, uma vez que os resultados refletem a experiência de um único participante. A ausência de um grupo comparativo e o caráter observacional do estudo limitam inferências causais mais amplas sobre os efeitos das intervenções. Ademais, a não inclusão de medidas instrumentais adicionais, como análise quantitativa da marcha ou avaliações cinemáticas e cinéticas, restringe uma compreensão mais detalhada dos mecanismos biomecânicos subjacentes aos ganhos funcionais observados. Fatores contextuais, como o envolvimento familiar, as adaptações no ambiente domiciliar, a adesão ao programa de reabilitação e a participação ativa da criança nas terapias e em diferentes contextos sociais, também podem ter influenciado positivamente os desfechos. Ainda assim, o uso de instrumentos padronizados para crianças com PC e o tempo de acompanhamento detalhado permite uma compreensão aprofundada da evolução funcional desta criança após a RDS, contribuindo para a prática clínica e para futuras investigações com delineamentos mais robustos.
5. Conclusão
No contexto deste relato de caso, a RDS demonstrou sua possibilidade quanto à redução da espasticidade e à melhora da função motora grossa de uma criança com PC. A realização da cirurgia em um momento considerado favorável, associada à reabilitação fisioterapêutica fundamentada em evidências, contribuiu para a evolução funcional observada. Destaca-se ainda a importância do envolvimento ativo da criança e de sua família neste processo, reforçando o valor de uma abordagem integrada e centrada no contexto e na família. Por se tratar de um relato de caso, os achados devem ser interpretados com cautela, sendo necessários novos estudos com amostras maiores e delineamentos mais robustos para ampliar a compreensão dos efeitos da RDS associada à reabilitação fisioterapêutica.
Contribuições dos autores
Os autores declararam ter feito contribuições substanciais ao trabalho em termos da concepção ou desenho da pesquisa; da aquisição, análise ou interpretação de dados para o trabalho; e da redação ou revisão crítica de conteúdo intelectual relevante. Todos os autores aprovaram a versão final a ser publicada e concordaram em assumir a responsabilidade pública por todos os aspectos do estudo.
Conflitos de interesses
Nenhum conflito financeiro, legal ou político envolvendo terceiros (governo, empresas e fundações privadas, etc.) foi declarado para nenhum aspecto do trabalho submetido (incluindo, mas não se limitando a subvenções e financiamentos, participação em conselho consultivo, desenho de estudo, preparação de manuscrito, análise estatística, etc.).
Indexadores
A Revista Pesquisa em Fisioterapia é indexada no DOAJ, EBSCO, LILACS e Scopus.
Referências
1. Hägglund G, Hollung SJ, Ahonen M, Andersen GL, Eggertsdóttir G, Gaston MS, et al. Treatment of spasticity in children and adolescents with cerebral palsy in Northern Europe: a CP-North registry study. BMC Neurol. 2021;21(1):276. https://doi.org/10.1186/s12883-021-02289-3
2. Paul S, Nahar A, Bhagawati M, Kunwar AJ. A review on recent advances of cerebral palsy. Oxid Med Cell Longev. 2022:1–20. https://doi.org/10.1155/2022/2622310
3. Dan B, Rosenbaum P, Carr L, Gough M, Coughlan J, Nweke N. Proposed updated description of cerebral palsy. Dev Med Child Neurol. 2025;67(6):700-9. https://doi.org/10.1111/dmcn.16274
4. Kudva A, Abraham ME, Gold J, Patel NA, Gendreau JL, Herschman Y, et al. Intrathecal baclofen, selective dorsal rhizotomy, and extracorporeal shockwave therapy for the treatment of spasticity in cerebral palsy: a systematic review. Neurosurg Rev. 2021;44(6):3209-28. https://doi.org/10.1007/s10143-021-01550-0
5. Romei M, Oudenhoven LM, Van Schie PEM, Van Ouwerkerk WJR, Van der Krogt MM, Buizer AI. Evolution of gait in adolescents and young adults with spastic diplegia after selective dorsal rhizotomy in childhood: a 10-year follow-up study. Gait Posture. 2018;64:108–13. https://doi.org/10.1016/j.gaitpost.2018.06.002
6. Alves LFC, Almeida IV, Naves RVG, Oliveira AJM. Efeitos a curto e longo prazo da Rizotomia Dorsal seletiva no tratamento da Espasticidade. Braz J Hea Rev. 2020;3(6):18888–93. https://doi.org/10.34119/bjhrv3n6-275
7. Nicolini-Panisson RD, Tedesco AP, Folle MR, Donadio MVF. Rizotomia dorsal seletiva na paralisia cerebral: critérios de indicação e protocolos de reabilitação fisioterapêutica pós-operatória. Rev Paul Pediatr. 2018;36(1):100–8. https://doi.org/10.1590/1984-0462/;2018;36;1;00005
8. Russell DJ, Wright M, Rosenbaum PL, Avery LM. Gross Motor Function Measure (GMFM-66 & GMFM-88) user’s manual. 3a ed. London: Mac Keith Press; 2021.
9. Harb A, Margetis K, Kishner S. Modified Ashworth Scale. In: StatPearls. Treasure Island: StatPearls Publishing; 2025 [citado em 2026 fev. 10]. Citado em: PMID: 32119459.
10. Marois P, Marois M, Pouliot-Laforte A, Vanasse M, Lambert J, Ballaz L. Gross Motor Function Measure Evolution Ratio: use as a control for natural progression in cerebral palsy. Arch Phys Med Rehabil. 2016;97(5):807–14 https://doi.org/10.1016/j.apmr.2015.07.024
11. Iorio-Morin C, Yap R, Dudley RWR, Poulin C, Cantin MA, Benaroch TE, et al. Selective dorsal root rhizotomy for spastic cerebral palsy: a longitudinal case-control analysis of functional outcome. Neurosurgery. 2020;87(2):186-92. https://doi.org/10.1093/neuros/nyz422
12. Kim HS, Steinbok P, Wickenheiser D. Predictors of poor outcome after selective dorsal rhizotomy in treatment of spastic cerebral palsy. Childs Nerv Syst. 2006;22(1):60–6. https://doi.org/10.1007/s00381-005-1160-2
13. Heinen F, Desloovere K, Schroeder AS, Berweck S, Borggraefe I, van Campenhout A, et al. The updated European consensus 2009 on the use of botulinum toxin for children with cerebral palsy. Eur J Paediatr Neurol. 2010;14(1):45–66. https://doi.org/10.1016/j.ejpn.2009.09.005
14. Chagas PSC, Magalhães EDD, Sousa Junior RR, Romeros ACSF, Palisano RJ, Leite HR, et al. Desenvolvimento de crianças, adolescentes e jovens adultos com Paralisia Cerebral de acordo com a CIF? Uma revisão do escopo. Dev Med Child Neurol. 2023;65(6):e61-9. https://doi.org/10.1111/dmcn.15487
